Автор: Мария Аникеева, клинический и перинатальный психолог, переводчик, культуролог, мама трех погодок
Моим самым большим страхом на пике моей депрессии летом 2018 года было обратиться к врачу-психиатру.
Меня упекут в дурку, с работы за это уволят и больше никуда не возьмут, детей у меня заберут, напичкают меня таблетками и стану я овощем.
В моем случае все обошлось 6 сеансами когнитивно-поведенческой терапии, без препаратов.
Потом я продолжала учиться на психолога и общаться с большим количеством людей, страдающих депрессией.
И в какой-то момент поняла, что внутри меня осталось много предубеждений против медикаментозного лечения. А это не есть гуд.
+ На моих глазах антидепрессанты вернули к жизни несколько моих знакомых. Женщин с такой сильной депрессией, что они месяцами просто лежали и смотрели в стенку, не было сил даже встать поесть.
Я решила изучить тему поглубже. Для этого я:
- прошла курсы профессора МГУ Вячеслава Дубынина «Физиология ЦНС» и «Нейрофизиология поведения»
- прочитала две англоязычные книги «Memorable Psychopharmacology» Jonathan Heldt и «Psych Meds Made Simple» Ashley Peterson,
- прослушала два вебинара по психофармакологии – психиатра Марии Александровой и международной ассоциации «Postpartum Support International»,
- нарыла и внимательно изучила рекомендации Британской ассоциации психофармакологии для перинатального периода
- накачала и прочитала больше 70 страниц англоязычных статей.
В итоге на то, чтобы написать эту статью, у меня ушло больше полугода.
Решилась ли бы я теперь сама с легкостью на прием антидепрессантов… с учетом всего, что я узнала о них за это время?
Честно скажу – нет.
Это не самый простой способ лечения депрессии. Очень много нюансов и заморочек.
Но для кого-то это единственный выход.
В любом случае, это ваше тело, это ваша жизнь, и решение всегда остается за вами.
Мне бы просто хотелось, чтобы вы принимали это решение на основе проверенной информации.
Поэтому делюсь тем, что нарыла.
Но сначала хотела бы вас попросить:
Если у вас есть опыт приема антидепрессантов, поделитесь, пожалуйста, в комментах. Возможно, ваш рассказ поможет кому-то наконец решиться на терапию. Возможно, кому-то это даже спасет жизнь.
Теперь перейдем к сути дела.
Немного нейрофизиологии, чтобы понимать, как это все работает.
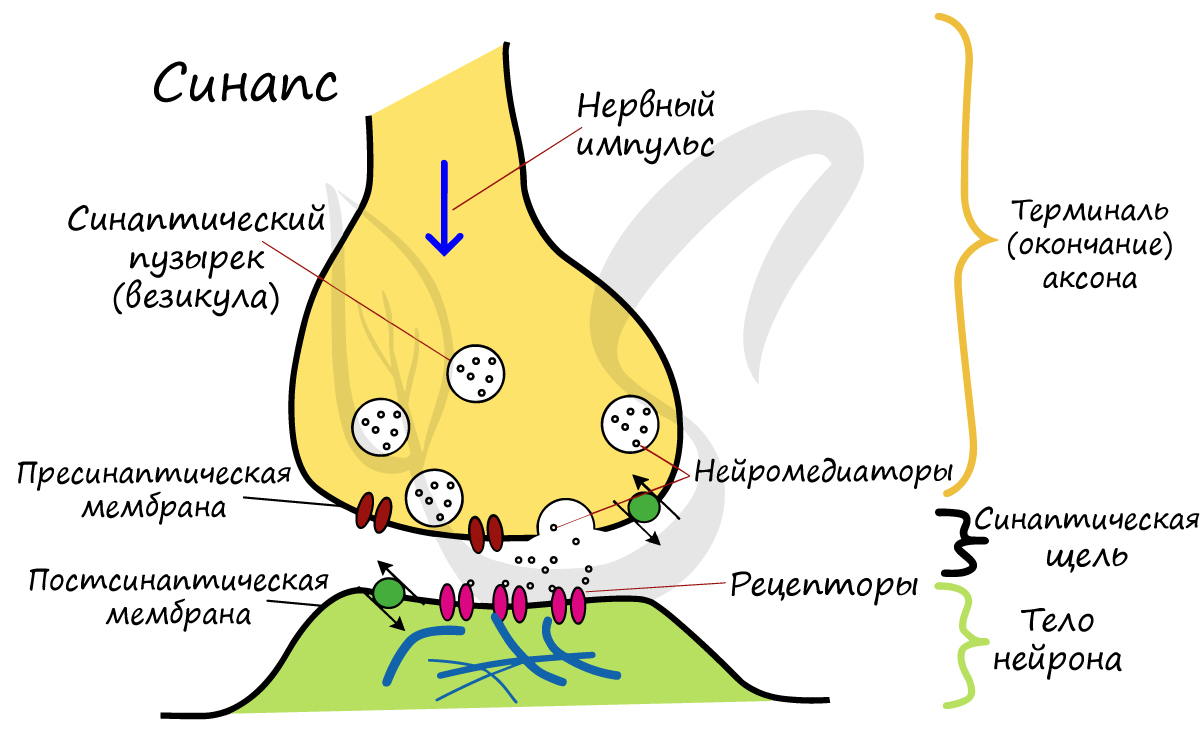
Нервные клетки в головном мозге называют нейронами.
Они передают друг другу информацию (хорошо, плохо, радостно, грустно, больно и т.д.).
После передачи сигнала нейромедиаторы возвращаются обратно в клетку (это называется «обратный захват»). Или разрушаются.
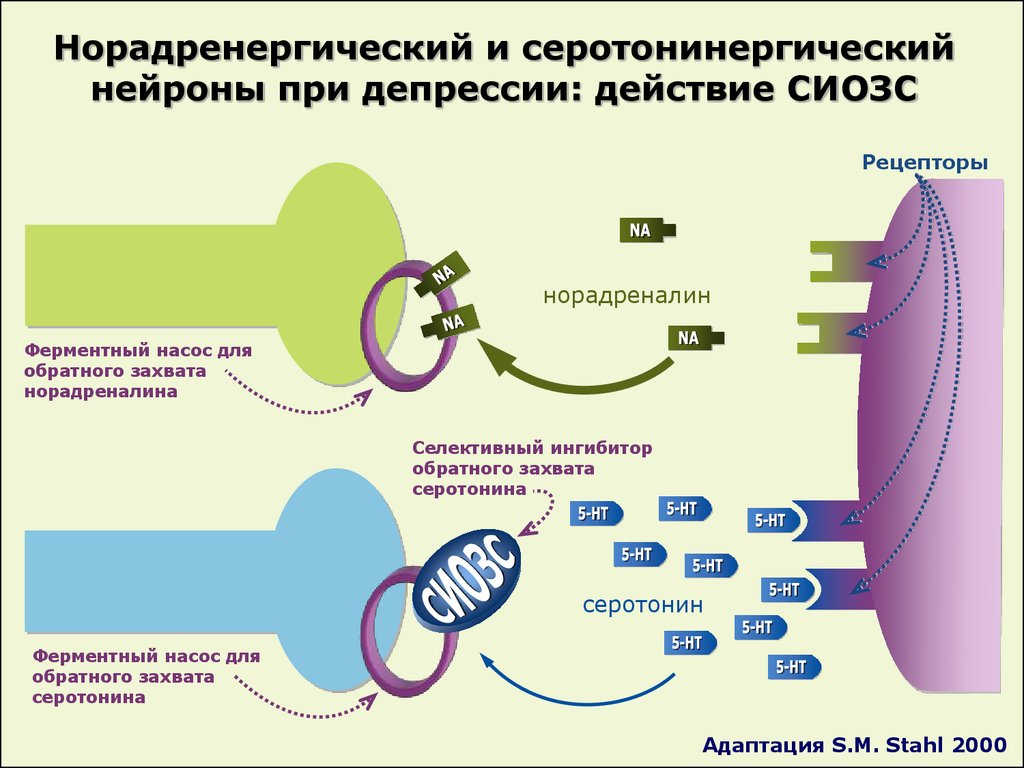
При депрессии нарушается баланс нейромедиаторов:
- дофамина, который стимулирует нас учиться, работать, развиваться и получать радость от движения,
- норадреналина, который защищает нас от стресса, помогает быстро принимать решения, дает прилив энергии,
- и серотонина, который снижает чувствительность к боли, регулирует настроение, память и сон.
В результате все теряет вкус и смысл, простейшие действия требуют огромных усилий, нарушается аппетит и сон, мучают странные боли то тут, то там, начинаешь все забывать, не можешь ни на чем сосредоточиться, постоянно чувствуешь себя виноватым и никчемным.

Антидепрессанты «чинят» поломку в головном мозге:
– выравнивают соотношение нейромедиаторов,
– повышают чувствительность рецепторов нервных клеток к нейромедиаторам,
– повышают количество нейромедиаторов,
– блокируют или прекращают обратный захват медиаторов, тем самым повышая их
концентрацию,
– восстанавливают работу лимбической системы,
– выравнивают настроение.
Алгоритм лечения депрессии
В современной доказательной медицине врачи должны следовать клиническим рекомендациям, которые описывают, как проводить диагностику и лечение при помощи методов, доказавших свою эффективность и безопасность.
Так вот, по клиническим рекомендациям, при депрессии легкой и средней степени тяжести прежде всего стоит попробовать психотерапию.
В мире сейчас насчитывают около 5000 направлений психотерапии.
Но по исследованиям эффективность для лечения депрессии пока доказали только когнитивно-поведенческая терапия (КПТ) и интерперсональная (межличностная) психотерапия.
КПТ по исследованиям даже эффективнее медикаментов, потому что основная цель терапии – сделать вас терапевтом самому себе. Чтобы вы сами могли регулировать свое настроение.
В итоге после курса КПТ рецидивы бывают намного реже. И даже если рецидив наступает, человек может быстрее вернуться в норму.
Но если у вас тяжелая депрессия и нет сил/денег на психотерапию, или вы прошли несколько сеансов и никакой динамики нет, нужно подключать медикаменты.
Тут важен еще один термин – препараты первого выбора. Это лекарства, которые по всем исследованиям показали, что их нужно назначать первыми, и что достаточно будет одного препарата, дополнительно ничего пить не понадобится.
При депрессии первыми рекомендуют назначать селективные ингибиторы обратного захвата серотонина (СИОЗС).
Преимущества этой группы препаратов:
- У них меньше побочки, поэтому они легче переносятся.
- У СИОЗС высокий профиль безопасности – ими невозможно отравиться даже при передозе.
- СИОЗС хорошо снимают и депрессию, и тревогу.
- Обычно через 4-6 недель наступает ощутимое облегчение, а через 3-6 месяцев симптомы уходят совсем.
Но многие даже при тяжелейшей депрессии так и не решаются на медикаментозное лечение из-за страхов и предубеждений.
Разберем самые распространенные мифы в отношении антидепрессантов.
МИФ 1. «Принимать антидепрессанты – это признак слабости»
Мы не склонны воспринимать наш мозг так же, как печень, лёгкие или желудок. Поэтому больные депрессией часто считают своё состояние брешью в душе или изъяном характера.
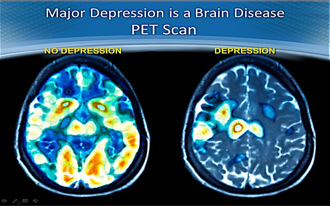
В то время как это самая настоящая болезнь на уровне нейрофизиологии. Она уже давным-давно включена в Международную классификацию болезней (МКБ-10). + Есть уже тысячи исследований, пытающихся разобраться, что именно вызывает депрессию и как ее лучше лечить.
И, как и другие заболевания (пневмония, гастрит, диабет и т.п.), депрессия часто успешно лечится медикаментами.
Начать лечить депрессию, которая высасывает из вас энергию, нарушает сон, снижает концентрацию внимания, лишает вас радости в жизни и мешает нормально функционировать – это вовсе не признак слабости. Это признак разумной заботы о себе.
Причем, чем раньше вы начнете лечение, тем лучше прогноз, и тем быстрее вы выздоровеете.
МИФ 2. «Антидепрессанты – психоактивные вещества, они вторгаются в наш мозг! Они изменят мою личность!»
Как говорит психиатр Даниил Арчаков: «Алкоголь, никотин, кофеин – мощнейшие психоактивные вещества (уверен, что как минимум один из них вы принимаете). Но почему-то на празднике мы не боимся выпить. Почему-то, подкуривая сигарету, мы не боимся, что никотин вторгается в наш мозг. Ну а кофе пьют подавляющее большинство!»
Нет, от приема антидепрессантов человек не становится другим, его личность остается прежней. Но поведение меняется. Например, со временем ты начинаешь снова испытывать эмоции – положительные и отрицательные, которые при депрессии обычно притупляются.
Антидепрессанты помогают выбраться из-под гнета тревоги и депрессии, вернуться к нормальному уровню функционирования и снова стать собой. А возможно даже улучшенной версией себя.
Психиатр Питер Бреггин ставит философский вопрос: «Если человек рождается с пессимистичным взглядом на жизнь и на самого себя, составляет ли это суть его личности? Или же он просто рожден с изначальным дисбалансом нейромедиаторов, который скрывает его истинную сущность?»
Моя (Марии Аникеевой) депрессия длилась 20 лет из моих 36. И когда в 2018 году я наконец дошла до психотерапевта и избавилась от нее, то обнаружила: многое из того, что я считала изъянами своего характера, на самом деле было проявлениями затяжной депрессии.
МИФ 3. «Это наркотики, они вызывают зависимость!»
Что есть зависимость в медицинском понимании? Это безудержная тяга к употреблению определенного вещества. + Есть термин «привыкание» – это когда для того, чтобы вещество на вас подействовало, вам нужна все большая и большая его доза.
Никакой непреодолимой тяги потреблять их больше и больше во что бы то ни стало антидепрессанты не вызывают.
Кроме того, одним из ключевых компонентов зависимости является неспособность контролировать свое поведение.
Антидепрессанты такого воздействия на мозг не оказывают.
Наоборот – те, кто наконец решился на прием препаратов, говорят, что благодаря лечению обрели больше контроля над своим поведением и жизнью.
Их больше не сковывает всепоглощающая усталость и нет ощущения тумана в голове. Они снова могут нормально функционировать, общаться и становятся более продуктивными.

То, что некоторые называют зависимостью, – это синдром отмены.
Если принимать антидепрессанты больше одной недели, а потом резко перестать, примерно в 20-30% случаев могут возникнуть головокружение, нарушение сна и симптомы, похожие на грипп. Через неделю-две все это проходит.
Именно поэтому сначала прописывают малую дозу антидепрессанта, а потом постепенно ее увеличивают. По окончании курса терапии дозу снова постепенно уменьшают в течение нескольких недель под контролем врача перед тем, как совсем отменить лекарство.
Как отмечает психиатр Даниил Арчаков, синдром отмены характерен вообще для всех препаратов, которые принимают длительно:
«Если гипертоник резко прекратит прием гипотензивных препаратов, то у него будет гипертонический криз; если диабетик резко прекратит прием сахароснижающих средств – у него может быть гипергликемическая кома. И если при последних двух примерах синдром отмены может быть смертельно опасным, то от синдрома отмены антидепрессантов никто никогда не умирал».
Из всех групп психотропных препаратов привыкание может вызывать только одна – транквилизаторы.
Поэтому, даже если человеку с депрессией и назначают препарат из этой группы (например, бензодиазепин в дополнение к СИОЗС, чтобы снизить побочку и тревожность, пока антидепрессант не начнет действовать), то на безопасный срок и под строгим контролем психиатра. Потому что у врачей нет цели сделать из своих пациентов наркоманов.
МИФ 4. «Они превратят меня в зомби!»
Антидепрессанты, наоборот, постепенно возвращают человека к жизни. Клиническая депрессия часто причиняет такую боль, что эмоции притупляются и вы будто онемеваете.
Но когда по мере лечения депрессия ослабевает, вы снова начинаете чувствовать себя живым. Все снова обретает вкус и цвет и перестает быть уныло серым.

То состояние, которое в народе именуют «превращением в зомби/овощ», – заторможенность или безэмоциональность (только на время лечения!) – вызывают некоторые антипсихотики (нейролептики), но НЕ современные антидепрессанты.
Достаточно сильную заторможенность (но не до состояния «зомби») могут также вызывать препараты старого поколения – трициклические антидепрессанты (например, амитриптилин), которые некоторые российские психиатры почему-то до сих пор назначают первым делом.
Этот вид препаратов тоже хорошо борется с депрессией, но вызывает достаточно сильную седацию (сонливость, заторможенность).
Что, конечно, совершенно не подходит для женщины, которой нужно практически круглосуточно заботиться о маленьком ребенке.
Если это ваш случай, попросите врача назначить вам более современный антидепрессант – по клиническим рекомендациям лучше начинать с СИОЗС. Они сильной седации обычно не вызывают.
МИФ 5. «Антидепрессанты помогают забыть о проблемах вместо того, чтобы решать их»
Многие сомневаются: «Как могут таблетки избавить меня от депрессии?..» Особенно если им кажется, что их депрессия вызвана стрессовой работой, проблемами в семье или другой сложной жизненной ситуацией.
Антидепрессанты, конечно, не могут решить всех этих проблем или помочь забыть о них. Но медикаменты снимают симптомы депрессии, которая снижает концентрацию внимания, высасывает из вас энергию и искажает восприятие (из-за чего проблемы кажутся неразрешимыми).

И как только депрессия начинает вас отпускать, появляются силы, мотивация и идеи для выхода даже из вроде бы совершенно безнадежной ситуации.
МИФ 6. «Учет в ПНД – клеймо на всю жизнь!»
На учет сейчас ставят только психотических больных, например, с шизофренией. И учет нужен скорее самим больным. Он дает право на бесплатные лекарства, инвалидность, льготы.
С депрессией на учет не ставят, на работу не сообщают, ипотеку/водительские права дадут. Это не то заболевание, которое делает вас недееспособным.
Но которое, кстати, дает право на оплачиваемый больничный, иногда до двух месяцев.
При этом в больничном листе сейчас запрещено вписывать диагноз.
Если же вас волнует само название больницы «психиатрическая» в больничном листе, то его также можно не ставить по договоренности с руководством больницы. Всегда есть штамп, где указан только номер больницы без специализации.
Если же вы все-равно опасаетесь, всегда можно обратиться к врачу, практикующему в частном порядке.
+ По словам психиатра Кирилла Сычева, во всех психоневрологических диспансерах или поликлиниках есть возможность анонимного приёма у психотерапевта/психиатра. Главное, оговорить этот момент во время записи. Это платно, но дешевле консультаций у частных врачей.
МИФ 7. «Антидепрессанты – это на крайний случай. Это как пойти к хирургу и отрезать ногу! Лучше попью витаминки»
Пропить дополнительно витамины действительно имеет смысл, если у вас есть дефициты.

Психиатр Кирилл Сычев, например, своим пациентам для начала рекомендует сходить к терапевту и эндокринологу и сдать анализы на гемоглобин, ферритин, сывороточное железо, ТТГ, С-реактивный белок, витамины В12 и D, толерантность к глюкозе или хотя бы кровь на сахар.
Потому что в 30% случаев депрессивная симптоматика – это заболевания щитовидной железы. Анемия тоже может вызывать депрессивное состояние, повышенную тревожность и даже панические атаки.
Но могут быть одновременно и дефициты, и депрессия. Которую тоже нужно лечить.
МИФ 8. «Антидепрессанты – это химия, а всякая химия – вредно. Лучше травок попить. Вон Ново-пассит/Тенотен/Афобазол/Адаптол – прекрасный природный антидепрессант!»
Все препараты с доказанной эффективностью и безопасностью, которые действительно могут снять клиническую депрессию и тревогу, продаются ТОЛЬКО ПО РЕЦЕПТУ психиатра.
А все те чудодейственные средства, которые можно запросто купить в аптеке, либо недостаточно исследованы, либо могут дать непредсказуемые и серьезные побочные эффекты, либо – чаще всего – относятся к категории фуфломицинов – препаратов-пустышек, который могут “подействовать” только как плацебо.

Это опасно тем, что, принимая пустышки, вы упускаете время и растягиваете свое страдание вместо того, чтобы начать лечение, которое действительно вам поможет.
А в случае с тревожными расстройствами, прием фуфломицинов может еще и усугублять вашу тревогу и панические атаки.
Потому что ваш мозг воспринимает их использование как подкрепление: «Хозяин выпил таблеточку, значит опасность реально есть. Если бы не таблеточка, мы бы все погибли!»
В когнитивно-поведенческой терапии это называют охранительным поведением (safety behavior) – стратегией, которая на короткое время снижает тревогу, но в долгосрочной перспективе только усиливает ее.
Подробнее смотрите в блоге врача-психиатра Кирилла Сычева по тегу #сычев_лекарства.
Вообще, эффективность медикаментов можно проверять по расстрельному списку препаратов, который составил на основании зарубежных исследований врач-невролог Никита Жуков. Все сомнительные ”лекарства” там указаны в алфавитном порядке с подробным описанием.
Единственное нелекарственное растительное средство, которое показало свою эффективность для лечения легкой и умеренной депрессии – это экстракт зверобоя.
Если смотреть Кокрановский обзор 2008 года и некоторые исследования на PubMed, экстракт зверобоя превосходит плацебо, так же эффективен, как и стандартные антидепрессанты, но имеет меньше побочных эффектов.
Однако, результаты более благоприятны в исследованиях из немецко-говорящих стран, где применение экстракта зверобоя имеет давние традиции, и он часто прописывается врачами. В исследованиях из других стран экстракт зверобоя показал меньшую эффективность.

В итоге в целом зверобой скорее не рекомендуется. Он взаимодействует с множеством препаратов (например, его нельзя комбинировать с антидепрессантами, оральными конрацептивами, циклоспоринами и другими лекарствами), концентрация веществ разнится от упаковки к упаковке и неизвестно, насколько долгосрочный у него эффект.
МИФ 9. «Антидепрессанты можно бросить пить, как только мне станет легче» и обратное убеждение «Мне потом придется всю жизнь сидеть на колесах»
Иногда бывает, что антидепрессант действует сразу. Но обычно, прежде чем начнут уходить тоска, тревога, бессонница и страхи, приходится подождать от 2 до 6 недель.
А вот побочка, к сожалению, проявляется сразу, – но обычно проходит через пару недель.
То есть чаще всего, если потерпеть эти неприятности пару недель, и побочка уйдет, и симптомы депрессии понемногу начнут вас отпускать.
Если же через 2-3 недели после начала приема нет никакой динамики, нужно сообщить врачу, он повысит дозу или подберет вам другой препарат.
Часто, чувствуя уменьшение симптомов депрессии или устав от побочных эффектов, человек просто бросает курс лечения.
Делать так не стоит. Процессы в нервных клетках идут очень медленно, и, чтобы уровень серотонина действительно нормализовался, необходимо принимать антидепрессант в среднем около года от наступления полной ремиссии, постепенно снижая дозировку под контролем врача.
Длительность приема антидепрессантов при депрессии, которая проявлялась уже несколько раз в жизни – от полутора лет. А скорее всего дольше.
Если же прекратить прием антидепрессанта при первых признаках улучшения, можно, во-первых, получить синдром отмены, а во-вторых, депрессия может снова набрать силы.
А при каждом новом эпизоде депрессии достичь эффекта от медикаментов может быть все сложнее. Т.е. при каждом новом рецидиве для достижения ремиссии принимать препараты придется все дольше.
МИФ 10. «У этих препаратов ужасная побочка, хуже самой депрессии»
Любой, кто пережил тяжелую депрессию и вылечился, точно вам скажет, что нет НИЧЕГО хуже депрессии.
Но если говорить о побочных эффектах, то у СИОЗС это:
Кратковременно:
- тревога, нервозность, взвинченность
- головокружение
- тошнота и/или диарея
- усталость
- сонливость или наоборот бесонница
- головные боли
- сухость во рту
- тремор
- странные сновидения.
Возможные долговременные побочные эффекты (проходят по окончании курса лечения):
- потеря интереса к сексу или снижение способности достигать оргазма
- снижение или повышение веса.

Но это не значит, что начав прием антидепрессантов, вы 100% получите всю эту побочку. Медикаменты влияют на каждого человека по-разному, и переносимость побочных эффектов у каждого человека разная.
Эти ощущения могут быть очень неприятными, но для вашей жизни и здоровья они не опасны.
Побочка обычно проходит через пару недель, если вы можете их переносить. О любых побочных эффектах, которые вас беспокоят, нужно сразу сообщать врачу.
Частый побочный эффект от СИОЗС в первые пару недель – это нервозность и двигательное возбуждение. Но это отличается от той тревоги, которая обычно сопровождает послеродовую депрессию. Это больше похоже на ощущение, как-будто вы выпили ооочень много кофе.
Врачи советуют на эти пару недель адаптации к СИОЗС воздержаться от кофеина, постепенно это состояние пройдет. Но если нервозность и взвинченность вас сильно беспокоят, стоит поговорить с врачом.
«Антидепрессанты снижают либидо»
Антидепрессанты действительно могут повлиять на сeксуальную функцию у некоторых людей. Это может быть снижение либидо или сложность в достижении оргазма. Об этом нужно сразу сообщить врачу, чтобы скорректировать побочный эффект, снизив дозу или сменив препарат.
«От антидепрессантов набирают вес»
Здесь зависит от препарата. Некоторые антидепрессанты повышают аппетит, а другие, наоборот, снижают.
Если вас особенно беспокоит возможный набор веса – скажите об этом врачу, он подберет нужный препарат.
И обычно для контроля веса рекомендуют еще начать физические тренировки (они сами по себе тоже помогают лечить депрессию, действуют аналогично антидепрессантам), вести дневник питания и проконсультироваться с диетологом.

+ Нужно помнить, что сама по себе депрессия может снижать или повышать аппетит. И если из-за депрессии вы потеряли вес, то начав лечение, вы можете просто начать возвращаться к норме. А некоторые люди, набравшие вес из-за депрессии, могут наоборот похудеть.
МИФ 11. «Если кому-то из моих знакомых помог определенный антидепрессант, значит, поможет и мне»
Здесь все очень индивидуально. Организм каждого человека может совершенно по-разному воспринимать медикаменты, воздействующие на нейромедиаторы. Это как один и тот же парфюм на коже одного человека может пахнуть божественно, а на коже другого – неприятно.
МИФ 12. «Если первый попробованный антидепрессант не сработал, то и другие не помогут»
Сейчас на рынке имеются 29 отдельных формул антидепрессантов. Каждый препарат по-разному воздействует на мозг, и даже препараты в одном классе могут иметь различия.
Например, и циталопрам, и эциталопрам относятся к классу СИОЗС и имеют очень схожий химический состав. Тем не менее, люди совершено по-разному реагируют на каждый из них. Многие из тех, кто пробовал принимать и тот, и другой, говорят, что один на них совершенно никак не влиял, а от другого им становилось значительно легче.
Невозможно точно предугадать, на какой антидепрессант отреагирует мозг конкретного человека.
Поэтому, к сожалению, на данный момент антидепрессанты приходится подбирать методом проб и ошибок. Здесь главное терпение.
Если через 4-6 недель первый препарат не помогает, чаще всего сработает второй или третий. Большинству пациентов в итоге получается подобрать препарат, который эффективен именно для них.
МИФ 13. «Антидепрессанты повышают риск суицида»
Согласно некоторым исследованиям, в течение первых недель терапии антидепрессанты могут повышать риск возникновения суицидальных мыслей или поведения (но не смерти от суицида) среди детей и подростков.
Например, в 2009 журнал «British Medical Journal» опубликовал обзор 372 исследований, в которых участвовали 99 231 человек, принимающих антидепрессанты.
Оказалось, что в сравнении с плацебо антидепрессанты связаны с несколько более высоким риском возникновения суицидальных мыслей у некоторых детей, подростков и молодых людей; никак не влияют на этот риск для пациентов в возрасте от 25 до 64 лет; и снижают его для пациентов в возрасте от 65 лет и старше.
Возможно, этот риск связан со стимулирующим действием антидепрессантов, которое возникает быстрее, чем антидепрессивный эффект.
Тем не менее, возможное повышение риска суицидальных мыслей, обнаруженное в этих исследованиях, вовсе не означает, что человек, принимающий антидепрессанты, непременно решит покончить жизнь самоубийством.
Сама депрессия без лечения также может привести к суицидальным мыслям и действиям.
В 2006 году журнал «PLoS Medicine» опубликовал исследование, согласно которому антидепрессанты спасли тысячи жизней. В течение 15 лет до изобретения и начала продаж флуоксетина уровень самоубийств с США практически не менялся. После, в течение 14 лет статистика самоубийств снижалась параллельно тому, как росла популярность этого антидепрессанта. Самый сильный анти-суицидальный эффект наблюдался среди женщин.
В любом случае, если у вас возникают суицидальные мысли, об этом нужно срочно сообщить врачу.
МИФ 14. «Антидепрессанты ни в коем случае нельзя принимать во время беременности и грудного вскармливания!»

Чтобы разобраться в этом вопросе, я проштудировала:
- 11 исследований на международном научном портале PubMed (часть из них я перевела и закинула сюда),
- рекомендации по психофармакологии в перинатальном периоде, изданные: a) Британской ассоциацией психофармакологии, б) Американской коллегией акушеров и гинекологов, в) Канадским сообществом педиатров и г) Американской академией педиатрии + д) вебинар ассоциации «Postpartum Support International»,
- 19 зарубежных курсов и больше 60 англоязычных книг по терапии послеродовой депрессии и тревожных расстройств.
Так вот, если говорить о рисках:
После того, как в последних исследованиях учли confounding factors (переменные, которые связаны с другими переменными в исследовании и могут искажать результаты), то выяснили, что даже без применения каких-либо психотропных препаратов, сама депрессия мамы может негативно влиять на ребенка – и во время беременности, и после родов.
Причем вот об этом негативном влиянии на детей есть уже очень много исследований.
Но ни одно из последних исследований (которые учитывали confounding factors) не доказало какого-либо серьезного вреда от СИОЗС для ребенка.
Поэтому за рубежом и стараются лечить материнскую депрессию как можно скорее. Потому что и для мамы, и для ребенка риск от нелеченной депрессии точно доказан и намного выше, чем пока ничем не доказанный потенциальный риск от СИОЗС.

Научные комиссии разработали практические рекомендации:
1) Выбор конкретного лечения должен основываться на индивидуальном анализе риска и пользы.
При это важно учитывать:
- последствия нелеченного заболевания для матери и ребенка,
- риск и пользу от конкретного лечения для матери и малыша,
- пользу от грудного вскармливания для матери и ребенка,
- риск от прекращения грудного вскармливания для ребенка,
- возможные риски для матери, связанные с прекращением ГВ,
- а также желание матери кормить грудью.
2) При легкой и средней степени послеродовой депрессии прежде всего проводится немедикаментозное лечение, например, когнитивно-поведенческая психотерапия.
3) При депрессии средней и тяжелой степени, либо в случае, когда женщина не реагирует на психотерапию (или отказывается от нее), следует рассмотреть применение антидепрессантов или сочетания антидепрессантов и немедикаментозных способов лечения.
4) Если женщина страдает депрессией впервые, препаратами первого выбора должны быть СИОЗС (прежде всего пробуют сертралин или пароксетин).
5) Но если ранее женщина принимала другой антидепрессант, и он был для нее эффективным, этот же препарат рекомендуют использовать и во время беременности / в послеродовом периоде.
6) Назначать препарат следует в минимальной эффективной дозе, а затем постепенно увеличивать дозу.
7) Доза в итоге должна быть достаточной для достижения полной ремиссии. Не должно быть такой ситуации, что мама и ребенок подвергаются и воздействию препарата, и симптомам депрессии.
8) Предпочтительнее проводить монотерапию (назначение одного препарата). Но иногда в дополнение к СИОЗС за рубежом назначают еще и бензодиазепины – для снижения тревожности и побочки, пока не начнет действовать антидепрессант.

Надеюсь, эта статья помогла развеять хоть какие-то страхи по поводу антидепрессантов.
Понимаю, что принимать решение о медикаментозном лечении действительно сложно. Особенно в состоянии депрессии.
Вы не виноваты в том, что вам так плохо сейчас.
Депрессия – очень тяжелое заболевание. Как пневмония. Но не как рак в терминальной стадии. Она непросто, но лечится.
Вам станет легче. Главное – начать наконец терапию.

Полезные ссылки:
- Вот здесь я собирала контакты проверенных психиатров и психологов.
- Проект + подкаст “Бережно к себе” о ментальном здоровье матерей
- Группа «Эмоциональное выгорание мам» vk.com/mom_zero и fb.com/mom0zero
- Проект Анны Шагинян @selfcarist.space – забота о себе, ментальная гигиена и практики “self-compassion”.
Скрининговые тесты:
Книги:
- Кирилл Сычев “Руководство по выходу из депрессии” и “Руководство по выживанию с тревогой”
- Ксения Красильникова “Не просто устала. Как распознать и преодолеть послеродовую депрессию”
- Анна Прошина “Все нормально, мама! Как разрешить себе быть неидеальной, устающей, но при этом самой лучшей мамой для своего ребенка”
- Роберт Лихи “Победи депрессию прежде, чем она победит тебя” и “Свобода от тревоги. Справься с тревогой, пока она не расправилась с тобой”
- Кларк, Бек “Тревога и беспокойство. Когнитивно-поведенческий подход” – книга-рабочая тетрадь с кучей эффективных упражнений
- Уильямс, Кабат-Зинн, Тисдейл “Выход из депрессии”
Статьи: